Sim Free MRgRT的可行性
现在Sim Free 似乎也成为了一个小趋势,MRgRT也可以Sim Free, 这篇文章探索了使用Unity进行前列腺癌SBAR的无模拟定位治疗(前列腺癌的 α/β值低,因此可以很轻松地进行剂量递增),先前的研究指出MRgRT与常规分割相比可以减少早期毒性。文章对比了新流程和SimCT及首次治疗的剂量学区别。
那么流程中的电子密度值是哪里来的呢?主要来自患者的PSMA-PET/CT+群体电子密度赋值(diagnostic PSMA-PET/CT scan using population-based electron density overrides)。 最后结果呢? 如果用Sim Free 流程需要130分钟,如果用 SimCT 需要103分钟,这意味着这项流程更耗时吗?那么这段时间里膀胱和直肠的变化如何解决呢?临床团队并不一定很欢迎这种技术吧,从患者角度倒是非常便利。
那么为什么这么长的时间呢? 作者说有两个原因,一是计划设计很长,原因是 PSMA-PET/CT 扫描没有Rectal Spacer ,膀胱和直肠也没有充足的时间准备,因此计划设计很有难度;二是因为没有Rectal Spacing所以需要做ATS的流程来提高靶区的覆盖率,也就是自适应,这样延长了治疗的时间,目前Unity 不能加载模板进行快速的在线调整。作者说未来可以进行全自动的AI勾画,希望未来能完全不用进行模拟定位。
MRgRT中的自动计划
因为在线自适应中很重要的是快速的计划设计,所以自动计划开发也成为大家的研究对象,这项研究就是针对MR-Linac 先前的患者数据,训练一个剂量预测模型,然后基于每个患者的不同点,对模型进行微调。这个剂量预测模型至少在前列腺上还是成功的,提高了靶区覆盖,也减少了直肠照射,Gamma分析的通过率也较高。这项工作来自医科院肿瘤医院的物理团队。
现在开展MRgRT 治疗前列腺癌需要45-62 分钟,中位时间59分钟,这种长时间的治疗可能会降低患者的耐受性,尤其是身体不适或尿失禁可能的患者,所以未来加速整个时间也是重中之重。
Patients who received whole-pelvic radiotherapy experienced a median on-couch time of 59 min vs. 49 min for prostate-only interventions. Such prolonged duration may reduce patient tolerance, particularly among those with compromised physical performance or urinary continence, posing challenges for routine clinical implementation. Extended workflow durations also exacerbate dosimetric uncertainties because of intrafractional motions. These uncertainties become significant to dosimetric benefits after 45 min.
早期乳腺癌的放疗进展
目前乳腺癌已成为全球发病最高的癌症,目前主要是保乳术(BCS)加辅助放疗,基于的证据是随机对照试验和一些Meta分析的结果,与单独BCS相比,辅助放疗可以降低同侧乳腺癌的复发。现在,随着分子特征技术的进步和改进后的风险分类,现在大家都在探索针对乳腺癌更个体化的治疗模式。红皮杂志这个文章综述了目前几项中等或者超分割乳腺癌治疗的进展,包括加速照射、部分乳腺照射和免放疗的模式。
文章对未来乳腺癌模式治疗表达了期待,通过有基因数据提供的患者个体化的分子特征,可以为治疗提供进一步的指导。
The management of ESBC is at an important transition from using only clinical and pathologic features to guide treatment decisions toward an emerging genomic paradigm in which patients’ molecular disease characteristics can inform treatment escalation and de-escalation. Further, opportunities to reduce treatment toxicity and improve cosmetic outcomes, cost, and convenience, are being increasingly adopted with the use of ultra-hypofractionation and APBI.
在体可视化监测全乳放疗的剂量
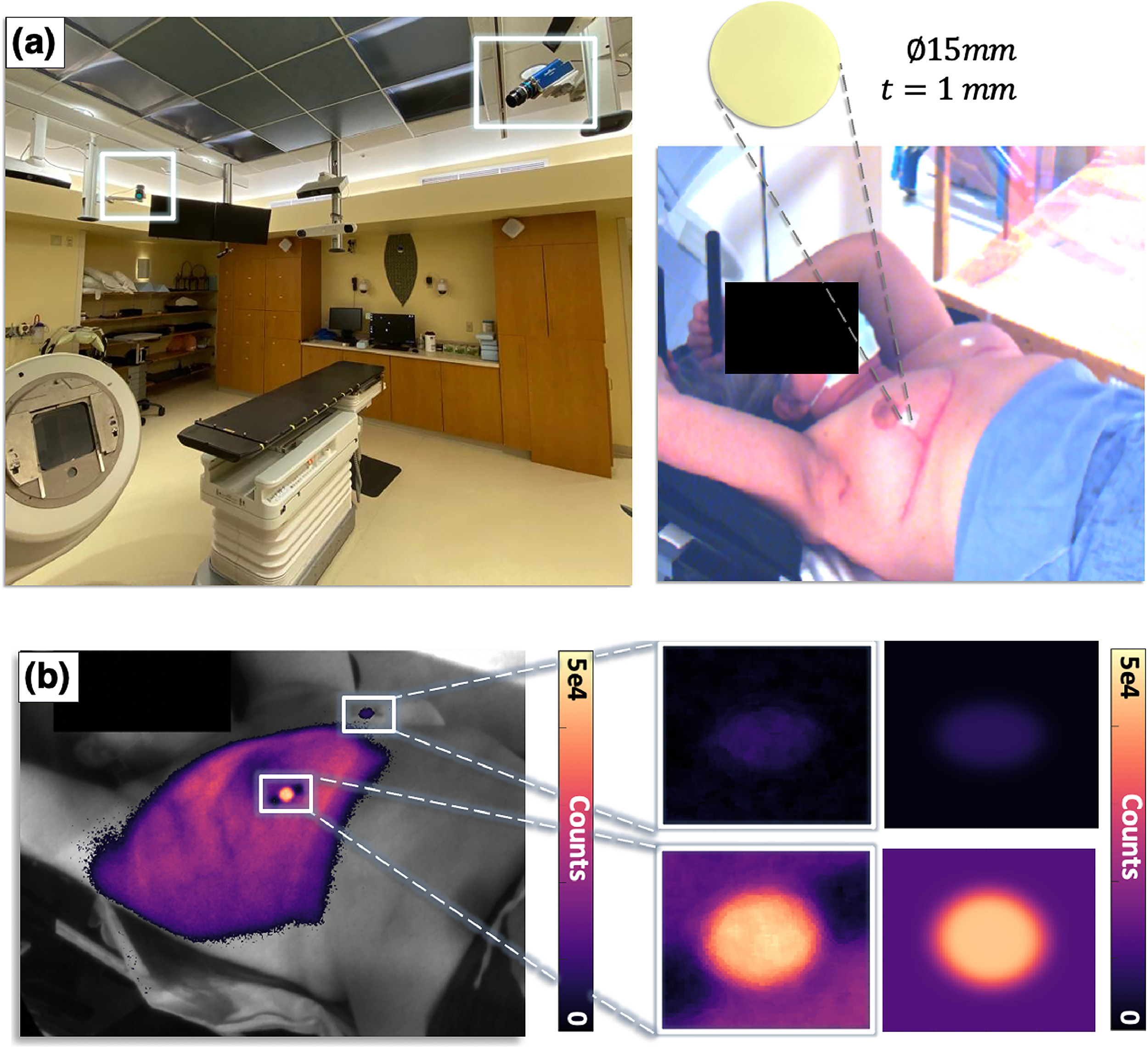
现在In Vivo Dosimetry 逐渐成为一种趋势,本文作者结合闪烁体剂量仪和Cherenkov成像实现治疗剂量的乳腺癌的可视化监测, 目前对侧乳腺剂量过高被很多报道,因此一个很好的剂量监测系统有助于控制额外剂量暴露的风险1。闪烁体剂量仪是1mm厚,直径1.5cm的圆盘,作者同时也用OSLD测量,来验证闪烁体剂量计的准确性。结果显示测量值之间的差异平均为规定剂量的 2.8%,或绝对剂量差异约为 7 cGy。当然这种技术还需要不断改进,优化流程,并形成商业化的产品,但是未来肯定会有更广泛的应用。
对侧乳房的累积剂量低至 1 Gy 时,罹患继发性乳腺癌的相对风险就会增加,每增加一个 Gray,罹患继发性乳腺癌的风险就会增加约 1%。例如,对侧乳房接受 2 Gy 累积剂量的患者罹患继发性癌症的风险可能比基线高 2%。↩